Jag kan...
säg bara till om ni vill veta om något
så ska jag försöka se om jag kan hitta på något om det!


Alkoholism

Alkoholism är en term med flera och ibland motsatta definitioner.
I allmän och historisk användning refererar alkoholism till ett tillstånd av fortsatt konsumtion av alkoholdrycker trots de hälsoproblem och negativa sociala konsekvenser det orsakar.
Enligt medicinska definitioner så är alkoholism inte en sjukdom utan är ett beteende.
Alkoholism kan också referera till en dragning till konsumtion av alkohol och/eller en förhindrad förmåga att känna igen de negativa effekterna av överdriven alkoholkonsumtion.
Även om inte alla dessa definitioner specificerar pågående och fortgående alkoholbruk så gör vissa det, och kan också nämna effekter under lång tid såsom fysiskt beroende och abstinens.
Även om intaget av alkohol är, per definition, nödvändigt för att utveckla alkoholism, är inte alkoholbruk en indikator för alkoholismens utveckling.
Kvantiteten och frekvensen på alkoholkonsumtionen som krävs för att utveckla alkoholism varierar stort från person till person.
Även om de biologiska mekanismerna som ligger bakom alkoholism är oklara, så har vissa faktorer, inklusive social omgivning, emotionell hälsa och genetisk predisposition, identifierats.
Trichomonas
Trichomonas är en i Sverige ganska ovanilg könssjukdom.
Symtom
Du kan vara smittad om
- du får flytningar som är rikliga, illaluktande, skummiga och ibland blodblandade.
- ditt underliv är svullet och svider.
- det gör ont när du kissar.
Som man får du vanligen inga besvär trots att du bär på smittan. Men det är även många kvinnor som inte märker av att de är smittade. Hela 50 procent av alla som har Trichomonas är helt symtomfria.
Provtagning
Om du är kvinna tar en läkare eller barnmorska ett prov från flytningen i slidan och undersöker det i mikroskop. Provtagning från mannen görs i regel inte.
Behandling
För att bli frisk ska du ta antibiotika.
Partnerkontroll
Din partner måste alltid behandlas om du är smittad.
Kom ihåg!
Kondom är det bästa sättet att skydda sig mot Trichomonas.
Syfilis

Statistik
År 2008 anmäldes 172 fall av syfilis, vilket är en minskning drygt 28 procent jämfört med 2007. Antalet rapporterade fall av syfilis minskade 90-talet men har sedan dess ökat nästan varje år fram tills förra året. Ökningen under 2000-talet har främst skett i gruppen män som har sex med män, och visar på ett ökat riskbeteende i denna grupp.
Symtom
Om du har syfilis kan du få
- sår på könsorganen som inte ömmar.
- utslag, över hela kroppen inklusive handflator och fotsulor, som inte kliar.
- svullna ljumskar.
Såren försvinner efter tre till sex veckor, men bakterierna finns kvar i kroppen. Efter en tid får man utslag på huden.
Andra symtom är
- feber.
- illamående.
- trötthet.
- ledsmärtor.
- håravfall.
Lika vanligt är att infektionen inte ger några symtom alls men ändå är smittsam.
Provtagning
Om du har ett syfilissår kan en läkare ta bakterier därifrån och undersöka dem i ett mikroskop. Annars kan läkaren ta ett blodprov, som visar om du har syfilis tidigast några veckor till månader efter smittotillfället.
Behandling
För att bli frisk ska du äta antibiotika. Den läkare som ansvarar för behandlingen ger dig också särskilda förhållningsregler om när du får ha sex igen. Efter behandlingen får du gå på upprepade kontroller under minst ett års tid.
Partnerkontroll
Alla som du kan ha smittat måste undersökas. Det är obligatoriskt enligt smittskyddslagen. Om du har fått syfilis får du därför lämna uppgifter om dina partners till din kurator, läkare eller till den person som sköter så kallad "partneruppföljning".
Följdsjukdomar
Sjukdomen är mycket allvarlig. Om syfilis inte behandlas kan den ge skador på exempelvis hjärnan och hjärtat. En gravid kvinna med syfilis kan överföra bakterierna till fostret via moderkakan och orsaka stora skador hos fostret. Det farliga med syfilis är att sjukdomen kan förbli oupptäckt i sina första stadier.
Kom ihåg!
Kondom är det bästa sättet att skydda sig mot syfilis.

Skabb

Skabb.
Vad är skabb?
Skabb orsakas av en sorts parasit som borrar sig in i huden, parar sig och lägger ägg i gångar i huden.
De finns på kroppens hårbevuxna delar.
Smittväg
Skabb smittar genom nära kroppskontakt.
Ibland räcker det med att ha sovit i samma säng som någon som har skabb för att själv bli smittad.
Symtom
Om du har skabb får du en kraftig klåda cirka 2- 3 veckor efter smittotillfället.
Klådan är värst på kvällen eller natten.
Skabb finns oftast
vid könsorganen.
på underarmarna.
mellan fingrarna.
kring bröstvårtorna.
i armhålorna.
kring naveln.
på låren och stjärten.
Provtagning
En läkare undersöker skabbgångarna och petar fram skabbdjur med en nål.
Behandling
För att bli frisk ska du smörja in huden med ett parasitdödande medel.
Du kan lindra klådan med kortisonkräm.
Partnerkontroll
Alla personer som du har delat säng med bör undersökas. 
Mycoplasma genitalium
Mycoplasma genitalium
Mycoplasma genitalium är en bakterie som kan orsaka infektioner i urinvägar och könsorgan.
Inflammationen är relativt kraftig och både infektionsbild och komplikationer är snarlika de man ser vid klamydia.
Smittväg
Sjukdomen smittar genom samlag.
Symtom
Du kan ha fått mycoplasma genitalium om
- det svider när du kissar.
- det kommer en flytning från urinröret eller slidan.
Symtomen kommer ofta 1-2 veckor efter smittotillfället men kan även uppstå flera månader senare.
Det är endast ungefär hälften, fler män än kvinnor, som har symtom.
Provtagning
För att ta reda på om du är smittad får du lämna urinprov eller också tar en barnmorska eller läkare prov från urinröret eller livmodertappen.
Provtagningen kan ge utslag tidigast en vecka efter att du haft sex.
Behandling
För att bli frisk ska du ta antibiotika.
Ofta ges samma antibiotika som vid klamydia.
Ibland måste man dock byta antibiotikasort eftersom denna behandling inte alltid fungerar.
Därför är det extra viktigt att göra en efterkontroll för att se att infektionen verkligen försvunnit.
Den läkare som ansvarar för din behandling ger dig också särskilda förhållningsregler om när du får ha sex igen.
Partnerkontroll
Kontaktspårning bör göras men mycoplasma genitalium lyder inte under smittskyddslagen. Fast partner bör dock alltid undersökas och behandlas.
Följdsjukdomar
Fortfarande vet man endast lite om följdsjukdomar.
Om du är kvinna finns det visst stöd för inflammation i livmoderhals, livmoder samt i äggledarna.
Om du är man kan du drabbas av urinvägsinfektion och prostatabesvär.
Kom ihåg!
Kondom är det bästa sättet att skydda sig mot mycoplasma genitalium.
Lymfogranuloma venereum (LGV)
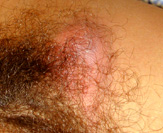
Statistik
Enstaka fall bland personer som smittats i tropikerna har därför diagnostiserats då och då.
Som inhemsk smitta har sjukdomen inte förekommit i Europa och USA de senaste årtiondena.
Under senare år har dock flera fall rapporterats från olika platser i Europa.
2004 rapporterades också tre fall av inhemsk smitta här i Sverige.
Samtliga bland män som haft sex med andra män.
Denna variant är dock mer aggressiv än den vanliga klamydiabakterien.
Vanligast är att den smittade får små smärtfria sår på könet, i svalget eller ändtarmen.
Ett senare symptom är svullna lymfkörtlar.
Svullnaden kan bli stor vilket gör mycket ont.
Det tar veckor upp till någon månad innan lymfkörtlarna påverkas.
LGV behandlas med samma antibiotika som vid klamydiainfektion, men i högre dos och under längre tid.
Om du är partner till en person som har fått diagnos och ni har haft sex utan kondom måste du utgå ifrån att du själv har LGV och kan föra smittan vidare. Det är då viktigt att bli kontrollerad och vid behov behandlad.
Utan behandling kan lymfkörtlarna ta skada vilket kan leda till kronisk ärrbildning.
Sjukdomen ökar mottagligheten för HIV-smitta.
Kondom är det bästa sättet att skydda sig mot LGV.
Kondylom - HPV
Om du har kondylom kan du få långsamt växande hårda vita knottror i hela underlivet. Vårtorna kan även sitta kring och i analöppningen och inne i ändtarmen. Du kan också bli smittad med viruset utan att det utvecklas synliga vårtor men ändå föra smittan vidare. Det tar minst en månader från det att du blivit smittad tills du får vårtor. Ibland dyker vårtor upp först efter flera år. Vissa som har kondylom får klåda, sprickor och blödningar i underlivet. Alla knottror behöver inte vara kondylom. Men om du får vårtliknande hudförändringar vid könsorganen bör du uppsöka läkare.
Kondylomviruset kan inte odlas i laboratorier och därför kan man inte säga vem som bär på virus eller inte. De stora typiska vårtorna är lätta att se och diagnostisera. Om de är små eller har ett annorlunda utseende behövs mikroskopisk analys av en vårta.
Behandling
Det går ännu inte att behandla bort kondylomviruset men det går att behandla vårtorna. Kondylominfektionen läker ut av sig själv efter några år, men det går inte att säga när du inte längre är smittsam. Behandlingen går ut på att få bort vårtorna. De kan behandlas med en speciell lösning, brännas eller frysas bort. Ibland används även laser.
Om du är partner till en person som har kondylom och ni har haft sex utan kondom måste du utgå ifrån att du själv har virus och kan föra smittan vidare. Om du har en fast relation och inte har använt kondom tidigare behöver du inte börja skydda dig. I en ny relation är kondom ett bra skydd.
Det finns flera typer av kondylomvirus. Den typ som ger vårtor ger inte upphov till cellförändringar. Vissa andra typer kan ge upphov till cellförändringar på livmodertappen. Cellförändringar kan i sällsynta fall långsamt utvecklas till cancer. Det tar många år. Men cellförändringar kan botas. Det är därför viktigt att alla kvinnor, från 23-25-årsåldern, går på gynekologiska hälsokontroller med några års mellanrum.
Man kan vaccinera sig mot vissa typer av HPV-virus och därmed också minska risken för livmoderhalscancer och kondylon (som orsakas av två typer av HPV-virus). Bäst skyddseffekt får vaccinet på personer som ännu inte utsatts för HPV-smitta, det vill säga på den som ännu inte har haft sin sexualdebut. Kondom är ett bra skydd mot kondylom och/eller mot att föra det vidare.

Klamydia
Statistik
Klamydia är en de vanligaste könssjukdomarna i Sverige. Under år 2008 anmäldes 42 001 fall av klamydia, en minskning med nästan 11 procent jämfört med år 2007.
Smittväg
Sjukdomen smittar genom samlag och oralsex. Tidigare var det ovanligt med smitta mellan män som har sex med män men under senare år har här skett en ökning.
Symtom
Du kan ha fått klamydia om
- det svider när du kissar.
- det kommer en flytning från urinröret, slidan eller ändtarmen.
Symtomen kommer ofta 1-2 veckor efter smittotillfället men kan också komma först flera månader senare. Observera att det är mycket vanligt att klamydia inte ger några symtom. Du kan alltså ha infektionen utan några symtom alls, men ändå vara smittsam.
Provtagning
För att ta reda på om du är smittad får du lämna urinprov eller också tar en barnmorska eller läkare prov från urinröret, urin, livmodertappen och ibland ändtarmen. Provtagningen kan ge utslag tidigast en vecka efter att du haft sex.
Behandling
För att bli frisk ska du ta antibiotika. Den läkare som ansvarar för din behandling ger dig också särskilda förhållningsregler om när du får ha sex igen.
Partnerkontroll
Alla som du kan ha smittat måste undersökas. Det är obligatoriskt enligt smittskyddslagen. Om du har fått klamydia får du därför lämna uppgifter om dina partners till din kurator, läkare eller till den person som sköter så kallad "partneruppföljning".
Följdsjukdomar
Om du är kvinna kan obehandlad klamydia leda till äggledarinflammation. Äggledarna kan skadas så svårt att du blir steril eller att risken för utomkvedshavandeskap ökar. Om du är man kan obehandlad klamydia leda till bitestikelinflammation eller prostatainflammation, vilket kan orsaka en nedsatt förmåga att bli förälder. Klamydiainfektion kan hos både män och kvinnor orsaka ögoninflammation och ledbesvär.
Kom ihåg!
Kondom är det bästa sättet att skydda sig mot klamydia.
Hiv/aids
Statistik
I Smittskyddsinstitutets siffror syns endast de som upptäckts vara hivpositiva i Sverige. Enligt Smittskyddsinstitutet har antalet rapporterade fall i Sverige ökat, om man ser till perioden 1996-2006. De tre vanligaste smittvägarna är heterosexuell smitta, intravenöst missbruk och sex mellan män. År 2008 anmäldes 448 nya fall i Sverige, vilket är 93 fall färre än 2007. Från 1987 till och med 2008 har cirka 8455 personer med hivinfektion anmälts. Av de anmälda beräknas cirka 5000 leva med hiv i Sverige idag.
Smittväg
Hiv smittar genom samlag, från en gravid kvinna till hennes foster samt genom blod eller vävnad. De vanligaste smittvägarna är sex mellan man och kvinna samt sex mellan män.
Symtom
Om du har smittas med hiv har du sällan några besvär alls under flera år. En del får ett par veckor efter smittotillfället influensaliknande symtom med feber, halsont och lymfkörtelsvullnad. De besvären försvinner efter några veckor och sedan förekommer inga symtom alls under många år men viruset bryter under tiden ner kroppens immunförsvar. De flesta märker efter hand tecken på ett försvagat immunförsvar
- svullna lymfkörtlar
- svampinfektioner i munslemhinnan
- bältros
- kraftig viktminskning
- hosta
- besvärlig och långdragen diarré
- kraftig nattsvettning
- svår trötthet
När viruset förökar sig förstörs de vita blodkropparna samtidigt som det sprids en mängd nya virus och angriper andra vita blodkroppar. Så småningom förstörs en stor del av de vita blodkropparna av hiv-infektionen. Kroppens förmåga att försvara sig mot vissa infektioner och mot elakartade tumörer minskar då kraftigt. Detta slutstadium av hiv-infektionen kallas aids, som betyder Acquired Immune Deficiency Syndrome (förvärvad immunbristsjukdom).
Provtagning
Om du har smittats med hiv bildas antikroppar mot viruset, som är ett säkert tecken på att viruset finns i kroppen. Ett blodprov visar om du är smittad tidigast fyra - tolv veckor efter smittotillfället.
Behandling
Även om det ännu inte finns något definitivt botemedel mot hiv så har sjukvården idag mycket att erbjuda den som är hiv-positiv. Man arbetar efter tre behandlingsprinciper:
- att stärka kroppens eget immunförsvar.
- att bromsa hiv-virusets skadeeffekter.
- att förebygga aidskomplikationer.
Idag finns det många olika registrerade läkemedel mot hiv, därmed har möjligheterna att bromsa sjukdomsutvecklingen ökat betydligt.
Partnerkontroll
Alla som du kan ha smittat måste undersökas. Det är obligatoriskt enligt smittskyddslagen. Om du har fått hiv får du därför lämna uppgifter om dina partners till din kurator, läkare eller till den person som sköter så kallad "partneruppföljning".
Kom ihåg!
Kondom är det bästa sättet att skydda sig mot hiv.

Herpes
Det finns två typer av herpes, munherpes och könsherpes.
Statistik
Könsherpes är den vanligaste könssjukdomen efter kondylom. Drygt 30 procent av den svenska befolkningen har antikroppar mot könsherpes i kroppen. Ungefär 20 procent av de som bär viruset vet om att det är smittade. 60 procent av dem har symptom men kopplar inte samman det med sjukdomen, resterande 20 procent är helt eller nästan helt symtomfria.
Hela 50-70 procent av svenska folket har haft munherpes.
Både könsherpes och munherpes är alltså mycket vanligt.
Smittväg
Könsherpes smittar genom sex och det krävs direktkontakt. Det är störst risk att sprida smittan när man har färska herpesutslag men man kan smitta utan att man själv märker att han har symptom.
Munherpes är inte samma sorts herpesvirus som könsherpes, men munherpes kan smitta till slidan eller penisen via oralsex.
Symtom
Följande är typiskt för herpesutslag
- det är en grupp små blåsor på rodnad botten
- blåsorna bränner, kliar eller svider
- de går snabbt sönder och efter några dagar läker de utan ärr
- de kommer oftast runt munnen och på könsorganen men kan ibland finnas på andra ställen på kroppen
Herpesviruset finns kvar i din kropp under hela livet. En del personer får inga fler utbrott efter det första. Andra får många återfall med varierande tidsintervall. Vanliga orsaker till återfall är sänkningar av immunförsvaret till exempel vid annan infektion, förkylning, menstruation eller stress.
De flesta som har herpes får inga symtom alls men kan ändå själv föra smittan vidare.
Provtagning
Ett typiskt utslag räcker för diagnos. Det bästa är att ta prover på helt färska blåsor. Men man kan även ta ett blodprov som visar om du bär på viruset. 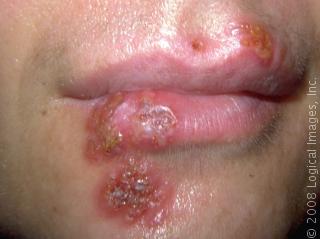
Hepatit B.
Statistik
År 2008 smittades 75 personer (45 män och 30 kvinnor) av hepatit B via sexuella kontakter.
Smittväg
Sjukdomen smittar genom blod och samlag.
Symtom
Du kan ha hepatit om
- du mår illa
- du har minskad aptit
- du är trött
- din hud kliar
- din hud och dina ögonvitor gulfärgas ("gulsot")
För en del personer blir infektionen långvarig (kronisk infektion). Symtomen kan komma veckor eller månader efter det att du blivit smittad.
Provtagning
En läkare tar ett blodprov som visar om du bär på infektionen eller inte.
Behandling
Vissa hepatitvirusinfektioner läker sig själva, medan andra kan orsaka en kronisk infektion som i vissa fall kan behandlas.
Partnerkontroll
Om du har en fast partner ska hon eller han undersökas. Om din partner inte är smittad kan hon eller han vaccineras för vissa typer av hepatitvirus. Dina tidigare partners ska också kontaktas.
Följdsjukdomar
En kronisk infektion kan leda till skrumplever eller levercancer.
Kom ihåg!
Kondom är det bästa skyddet mot hepatit.
Gonorré
Symtom
Du kan ha gonorré om
- det svider när du kissar.
- det kommer en flytning från urinröret, slidan eller ändtarmen.
- det gör ont i halsen.
Symtomen brukar komma mellan några dagar och en vecka efter smittotillfället. Du kan också vara smittad utan att du har några symtom alls.
Provtagning
En barnmorska eller läkare tar prov från urinröret och livmodertappen, ibland även från svalget och ändtarmen. En provtagning visar om du är smittad tidigast två dagar efter att du haft sex.
Behandling
För att bli frisk ska du ta antibiotika. Behandlingsresultatet måste kontrolleras av en läkare en eller flera gånger.
Partnerkontroll
Alla som du kan ha smittat måste undersökas. Det är obligatoriskt enligt smittskyddslagen. Om du har fått gonorré får du därför lämna uppgifter om dina partners till din kurator, läkare eller till den person som sköter så kallad "partneruppföljning".
Följdsjukdomar
Hos kvinnan kan en obehandlad gonorré orsaka äggledarinflammation, som i sin tur kan leda till kroniska buksmärtor, sterilitet och utomkvedshavandeskap. Hos män kan sjukdomen ge bitestikelsinflammation eller prostatainflammation. Gonorréinfektion kan hos både kvinnor och män orsaka ögoninflammation, ledbesvär och blodförgiftning.
Kom ihåg!
Kondom är det bästa skyddet mot gonorré.
Flatlöss
Vad är flatlöss?
Flatlöss orsakas av en lus som är cirka 2-3 mm och förökar sig genom att lägga ägg vid hårrötterna.
Smittväg
Flatlöss överförs genom sexuellt umgänge och nära kroppskontakt.
Symtom
Eftersom flatlössen suger blod irriterar de din hud och orsakar klåda. De trivs bäst i könsbehåringen men kan även finnas i håret under armarna, på bålen, låren och i ögonfransarna.
Provtagning
En läkare eller barnmorska kan lätt avgöra om du har flatlöss genom att leta efter löss eller ägg på hårstråna.
Behandling
För att bli av med flatlössen ska du smörja in huden med parasitdödande medel. Du kan lindra klådan med kortisonkräm.
Partnerkontroll
Alla personer som du har delat säng med bör undersökas.
Könssjukdomar
Könssjukdomar, eller sexuellt överförbara sjukdomar som de också kallas, smittar via könsorganen, munnen och ändtarmen. Vissa sjukdomar, som hiv och syfilis, smittar även via blodet. Många könssjukdomar ger ibland bara små eller inga besvär och det gör att de kan vara svåra att upptäcka. Ibland märker man inte alls att man blivit smittad. Därför är det viktigt att undersöka sig så fort man misstänker att man kan ha blivit smittad.
Du kan undersöka dig och få råd på flera olika slags mottagningar:
- Ungdomsmottagning
- Gynekologisk mottagning
- Venereologmottagning
- Mödravårdsmottagning
- Hud- och könsmottagning
- Vårdcentral
RFSU har en klinik som erbjuder rådgivning, provtagning och behandling av sexuellt överförbara sjukdomar. Här finns också öppet hus för ungdomar vissa dagar i veckan.
Mitt dagliga liv.
Hejsan.
När jag började i 6:an så upptäckte jag att jag hade fel på mina glasögon, hade inte rätt styrka, så jag gick till optikern och dem skickade mig vidare till lasarettet i Landskrona, men då skickade dem mig till Lund för att göra en ERG undersökning. Den var extremt jobbig den undersökningen .
Det började med att som hällde droppar i ögonen så att ögonen skulle bedövas. Sen efter man hade fått dropparna skulle man sitta i ett mörkt rum i fotölj eller soffa i ca en timme. Man somnade då liksom, haha.
Sen kallade dem på mig och led mig in i ett mörkt rum . Man stod upp en stund när dem satt i en lins i ögat, som gör rätt så ont . Sen ska man sitta och stirra in i en lampa jättelänge, typ tjugo minuter för vart öga. Efter när allt det var klart så skulle man ha solglasögon med sig som jag hade, för man kunde inte se utan solglasögonen för ögonen är väldigt känsliga efter en sån undersökning .. Sen gick man och åt medans dem kollade svaren efter undersökningen, gick tillbaka en timme senare och då satt vi i ett rum och pratade. Då sa dem att jag hade ögonsjukdomen Retinitis Pigmentosa. Och den gjorde så att jag inte kunde se så mycket på sidorna, uppe och nere. Det gjorde så att jag gick på saker och ting. Och den ögonsjukdomen var äftlig så det var en del personer som blev undersökt i min familj. Det visade sig att några av oss har det. Men när jag fick reda på det det var 22 Juni 2004 har jag för mig, den sommaren var jag instängd på rummet, jag var rädd för att gå ut, jag vågade knappt gå ut i köket för att äta, vågade inte gå till storarummet och kolla tv. Jag satt helt ensam på rummet vid datan. Sen på den sommaren träffade man lärarna man skulle ha i 7,8 och 9:an och synpedagogen, Annika. Hon skulle förklara min situation för lärarna så dem var medvetna om det .. Att tillexempel att dem skulle använda svarta tavelpennor och inte röda eller gröna,utan så mörk färg som möjligt. Att dem skulle ha någon slags film för fönsterna närmast tavlan för att solen inte skulle blända mig . Att jag skulle sitta längst fram vid tavlan så jag kunde hänga med under lektionerna. När jag började sju:an så presenterade vi oss och när jag presenterade mig så berätta min lärare om denna sjukdomen, sen efter några veckor kom då Annika och berättade i detaljer för hela klassen. Så alla hade massor med frågor, men det var lugnt att berätta för dem. För sen var det inget mer snack om det. Rätt skönt.
Men sen hade vi astronomikvällar som det var mörkt så fick jag ha en ledkäpp att gå med, och den gjorde så att man utmärkte sig, som inte var kul, jag använde den knappast. Bara liksom när min lärare Stahre sa till mig för jag skämdes över den.
Men om det händer att du har en sjukdom, som ingen vet om, välj själv om du vill berätta om den, låt ingen tvinga dig.
Jag har vant mig vid min ögonsjukdom nu, men tänker inte på det alls så mycket. Jag lever som en vanlig människa.
Har ni tips och idéer om vad jag kan skriva om så säg till !!

Foto



Jag älskar min pojkvän <3
090806 - dagen vi blev tillsammans.

090604 <3
Dagen du kom till världen
Jag Älskar Dig
Emily Jade Altheja Trede
Astma
Astma.
Astma är ett inflammatoriskt syndrom som påverkar luftvägarna. Symtomen beror oftast på en begränsning av luftflödet (luftvägsobstruktion) som är reversibel, antingen spontant eller efter behandlingar. Obstruktionen beror på sammandragning av luftrörens muskler, samt svullnad och ökad bildning av slem i luftrören.[1] Svårighetsgraden varierar från lätt till livshotande tillstånd.
Olika typer av astma
Astma delas traditionellt in i två olika typer; allergisk astma och icke-allergisk astma. Allergisk astma börjar oftast i barndomen, medan icke-allergisk astma är vanligare hos vuxna. Andra indelningar finns dock.
Tidigare användes termen "hjärtastma" (asthma cardiale) när andningsproblemet berodde på hjärtsvikt. Den skulle skiljas från astma orsakad av sammandragna luftrör, kallad "bronkialastma", "luftrörsastma" eller asthma bronchiale. Idag används sällan dessa termer. Med astma avses idag endast den sjukdom som orsakas av luftrörsproblem.[2]
Epidemiologi
Prevalensen av astma är cirka 10 % . Ungefär hälften av patienterna med astma har en lindrig sjukdom
Symtom
Astma är en sjukdom som ger andnöd, ibland förenat med pipande eller väsande ljud i bröstet, hosta och upphostning av slem. Luftrörsbesvären kan vara mer eller mindre ständigt kännbara (kronisk astma) eller endast tillfälliga (astmaanfall).
Akut svår astma, som ibland fordrade respiratorbehandling, var vanlig innan det blev rutin att behandla astma med kortisonpreparat i inhalation enligt de riktlinjer som anges i avsnittet Behandling.
Diagnostik
Grundvalen för diagnosen är patientens sjukhistoria och lungfunktionsundersökning (spirometri). En variabel luftvägsobstruktion påvisas med reversibilitetstest antingen med spirometri eller med en PEF (Peak Expiratory Flow)-mätare. Vid tveksamhet kan man påvisa bronkiell hyperreaktivitet med en bronkial-provokation. Mätning av kväveoxid i utandad luft används för att bedöma graden av allergisk inflammation. Om allergiutredning anses lämplig, används pricktest eller IgE-blodprovstest (ofta kallat RAST-test) Vid astmaliknande symptom (tung andning, svårt få luft, tryck/tyngd i bröstet, hosta, slembildning) men negativa astmatest (normal lungfunktion, ingen påvisad bronkobstruktion, ingen reversibilitet, negativ metakolin-/histamintest) kan det vara meningsfullt att genomföra ett capsaicintest för att diagnostisera sensorisk hyperreaktivitet
Differentialdiagnoser
Astma kan hos vuxna förväxlas med kroniskt obstruktiv lungsjukdom (KOL) och sensorisk hyperreaktivitet.
Behandling

En inhalator med långtidsverkande bronkodilationsmedel
Mål för behandling
Målet med modern astmabehandling är att patienterna ska vara symtomfria, inte ha någon begränsning av dagliga aktiviteter, ha normal lungfunktion, inga störande biverkningar av behandlingen och inget behov av symtomatisk behandling.
Läkemedel
Läkemedel som används för behandling av astma är framförallt beta-2-stimulerare (beta-2-agonister), kortison, teofyllaminpreparat, antikolinergika, slemlösande medel, leukotrienantagonister och natriumkromoglikat.
Astmaläkemedel finns ofta som inandningspreparat i spray- och pulverform till inhalator eller som flytande lösning för nebulisator (t ex Pariboy). Vidare finns läkemedlen som tabletter, rektal klysma, injektion eller infusion (dropp).
Underhållsbehandling av vuxna
Steg 1. Behandling av tillfälliga astmabesvär
Snabbverkande beta-2-agonist i inhalationsform vid behov och dessutom förebyggande till exempel före ansträngning eller exponering för kyla, rök, irriterande gaser eller allergen som inte kan undvikas.
Steg 2. Behandling av kontinuerliga eller ofta återkommande besvär
Vid återkommande astmasymtom mer än två till tre gånger per vecka rekommenderas underhållsbehandling med inhalationssteroid. Patienten ska alltid ha med sig snabbverkande beta-2-agonist i inhalationsform för behandling av tillfälliga astmasymtom.
Steg 3
Om underhållsbehandlingen med låg dos av inhalationssteroider inte ger tillfredsställande kontroll av astman ges tilläggsbehandling med långverkande beta-2-agonister (salmeterol eller formoterol). Fortsatt behandling med inhalationssteroider i låg till medelhög dos ska ges. Vid de tillfällen då man inte uppnår full kontroll med kombinationen inhalationssteroid samt långverkande beta-2-agonist rekommenderas att man prövar kombinationen inhalationssteroid och leukotrienantagonist (montelukast).
Steg 4
Om astmakontroll inte uppnås på steg 3 kan antileukotriener läggas till behandling med inhalationssteroider eller till kombinationen inhalationssteroid/långverkande beta-2-agonist. Man kan även pröva att ge inhalationssteroid i hög dos.
Steg 5
Patienter som inte har nått astmakontroll på steg 4 ska behandlas av specialist. Man behandlar då med kortikosteroider i tablettform. Om patienten har en övertygande IgE-medierad astma kan man i denna fas även göra ett behandlingsförsök med omalizumab. Med dagens astmabehandling behöver endast några få procent av patienterna vårdas på sjukhus.
Ögonen
Färgblindhet
Alla människor uppfattar inte färger likadant. Människor som har ett avvikande färgseende kallas färgblinda. Total färgblindhet är mycket ovanligt. Det finns många olika typer av färgblindhet. Den vanligaste är röd-grön-färgblindheten, som är mycket vanlig hos män. Färgblindhet är nästan alltid medfödd. Cirka 7% av alla män är färgblinda och mindre än 1% av alla kvinnor.
Så här fungerar det
Då vi tittar på ett föremål kommer ljus in i ögat. Ljuset uppfattas av sinnesceller i ögat, som skickar signaler till hjärnan. På det sättet kan vi se vår omgivning; genom att ljus återkastas från föremål omkring oss. Det är också därför vi inte kan se i mörker då det inte finns något ljus att reflektera.
Tappar och stavar
Det finns två typer av synceller på näthinnan. De kallas tappar och stavar. Med stavarna kan vi inte se färger alls, men stavarna fungerar också när ljuset är svagt. Därför är det svårt att se vilken färg till exempel en bil är när det skymmer. Med tapparna kan vi uppfatta färger. Det finns mest tappar i den del av näthinnan som kallas gula fläcken. Ljuset som återspeglas från det som vi riktar blicken mot, fokuserar på, faller på gula fläcken. Därför är det bra att det finns mycket tappar just där.
Ljus av olika färg har olika våglängd. Det finns tre olika typer av tappar: de som bäst kan absorbera ljus av våglängderna 445-450 nm (violett), de som bäst absorberar ljus av våglängderna 525-535 nm (grönt) och de som bäst absorberar ljus av våglängderna 555-570 nm (gult). De olika tapparna kan "se" olika färger på grund av att de innehåller olika pigment, molekyler som ändras när de träffas av ljus. Färgblindhet kan bero på att man saknar någon av de tre typerna av tappar, eller på att pigmenten i tapparna är annorlunda.
Uppfattar färger annorlunda
Röd-grönfärgblinda kan inte se skillnad på rött och grönt, och vissa andra färger bereder också svårigheter. De flesta "färgblinda" människor kan alltså se färger, men de ser dem på ett annat sätt. Det är mycket sällsynt att man inte kan se några färger alls. Total färgblindhet (akromali) beror på att ögat helt saknar tappar. Människor som lider av denna åkomma kan inte vistas i starkt ljus överhuvudtaget och de ser dåligt. Det är svårt för dem att till exempel läsa. Man kan också ha ett ofullständigt färgsinne. Då behöver man längre tid på sig för att kunna skilja färger och man har svårare än normalt att skilja färger i svagt ljus.
Varför är män oftare färgblinda än kvinnor?
Därför att färgblindhet är ärftligt och genen som ger färgblindheten sitter på X-kromosomen.
Dessutom krävs att genen är recessiv, och så är det med färgblindhet. En recessiv gen "förlorar" om den kommer i konflikt med en annan gen för samma egenskap. Det finns två huvudtyper av färgblindhet, en för det gröna området och en för det röda. Båda två orsakas av gener som är recessiva och sitter på X-kromosomen.
X- och Y-kromosomerna bestämmer en persons kön. Män har en av varje medan kvinnor har två X-kromosomer (och ingen Y-kromosom). Om en sjukdomsalstrande gen är recessiv så kommer dess sjukdom inte att visa sig om det finns en normal gen i kroppen också. Då "vinner" den normala genen. Så kan det vara hos kvinnor eftersom det då finns två X-kromosomer. Om den ena har en gen för färgblindhet och den andra har den "vanliga" genen i fråga, så tar den vanliga genen överhanden och hon blir inte färgblind.
Hos män finns bara en X-kromosom, så om den har en gen för färgblindhet så blir mannen färgblind. För att en man ska bli färgblind krävs alltså bara en färgblindhetsgen, men för att en kvinna ska bli färgblind krävs att hon har två färgblindhetsgener, en på varje X-kromosom. Att få två färgblindhetsgener samtidigt (en från pappan och en från mamman) är mycket ovanligare.
Kvinnor som har en färgblindhetsgen, och alltså inte är färgblinda, kan dock föra sin färgblindhetsgen vidare till sina barn (i 50% av fallen). Andra ärftliga sjukdomar som är betydligt vanligare hos män än hos kvinnor fungerar på liknande sätt, till exempel blödarsjuka.
Retinitis Pigmentosa
Retinitis Pigmentosa .
Retinitis pigmentosa eller RP är ett samlingsnamn på ett hundratal ärftliga sjukdomar som drabbar näthinnan . Sjukdomen och graden av synskada varierar avsevärt mellan och inom familjer . Man tror att det finns mellan 3000 och 4000 personer med ärftlig näthinnesjukdom i Sverige . RP är den vanligaste orsaken till grav synskada i yrkesverksam ålder i Sverige.
Retinitis är latin och betyder inflammation av näthinnan . Termen är missvisande, eftersom RP inte är någon inflammation utan en degeneration, det sker en fortlöpande förstörelse av syncellerna, i första hand stavarna och sedan även tapparna . Ordet pigmentosa kommer av att det hos de flesta med RP bildas pigmentklumpar i ögonbotten .
Dem symptomen som finns kan variera men de synpromblem som upptäcks först är i regel:
1. Nattblndhet, nedsatt förmåga att se i svagt ljus och mörker . Det är stavarna som vi ser med i skymningen och det är oftast deras funktion som först försämras.
2. Ökad bländingsbenägenhet . Ögat har allt svårare att ställa om sig från ljus till mörker och tvärtom .
3. Fläckvis synnedsättning . Tapparna, de synceller som styr vårt färg-, dag- och detaljseende, förstörs i regel efter stavarna . Då får man först små fläckar med dålig syn i synfältet . Dessa fläckar blir med tiden större . Tillslut kanske bara det centrala synfältet återstår . Ledsynen har gått förlorad och RP utgör därmed ett mycket allvarligt synhandikapp .
Vad kan man göra för att försöka stoppa att man inte förlorar sin syn helt ?
En ögonläkare kan oftast konstatera RP, men för att veta exakt vilken typ det rör sig om behövs en specialistutredning .
Rätt diagnos är viktig eftersom sjukdomens utveckling kan variera högst väsentligt . Vissa RP-typer ger grav synskada medan andra är mer stabila . Någon effektiv behandling av RP-sjukdomarna finns ännu inte .
Resultaten från en tidigare amerikansk studie har visat att synnedgången hos vissa RP-former möjligen kan bromsas med A-vitaminer . Därför ges doser av A-vitamin i kapslar eller droppar till somliga med RP . Doserna är inte så stora, 15 000 IE per dag, men man är försiktigt vid behandling av gravida och leversjuka . Barn behandlas enbart efter samråd med en barnläkare .
Att fastställa hur sjukdomen går i arv kan bland annat ha betydelse när det gäller att fastställa hur omfattande synskadan kommer att bli . Med hjälp av kombination av elektroretinogram ( ERG ), synundersökning och DNA - test kan man idag lättare klarlägga vilken form av RP som föreligger . Vid en genundersökning lämnar en person med RP eller en frisk anlagsbärare ett blodprov . I långt ifrån alla fall går det att få besked om vilken RP-typ man har och ej heller besked om hur omfattande synskadan kommer att bli .
Orsaker och förebyggande åtgärder .
Man brukar säga att anledningen till RP är störd ämnesomsättning i ögats näthinna . Det kan vara:
1. Fel på de proteiner som deltar i processen att omvandla ljuset till en nervsignal .
2. Fel på de proteiner som bygger upp strukturen på tappar och stavar .
3. Fel på de enzymer som har att göra med celens ämnesomsättning .
Forskning .
RP-forskningen är mycket intensiv och världsomspännande . Huvudspåren inom forskningen kan mycket kort beskrivas såhär:
1. Transplantation av synceller och stamceller .
2. Att med genteknik fastställa var felet i ämnesomsättningen sitter .
3. Behandling med genterapi som skulle kunna vara en möjlig bot .
4. Att med mediciner försöka stoppa eller bromsa celldöden, förstörelsen av de ljuskänsliga syncellerna och tapparna .
Sedan många år pågår djurförsök med transplantationer av näthinneceller . Mekanismen bakom den celldöd som sker i ögat hos de flesta personer med RP sker möjligen genom apoptos - förutbestämd celldöd . En möjlig behandling i framtiden skulle då också kunna vara medicinering som stoppar celldöden .
Det finns flera sorters djur som har ögonsjukdomar som motsvarar RP hos människor . Därför pågår flera lovande experiment på försöksdjur .
Annan aktuell forskning med genterapi på försöksdjur pågår bland annat i USA .
Genom internationellt samarbete försöker forskare hitta den genetiska defekten som finns hos varje enskild familj med RP . Detta är mycket viktigt då det på sikt kan leda till en behandling .
En förklaring hur man ser med Retinitis Pigmentosa .
